Тромбофлебит — заболевание системы кровообращения, в результате которого в сосудистом просвете образуется сгусток крови. В процессе прогрессирования патологии развивается местный воспалительный процесс, сопровождающийся нарушением кровотока в области поражения. При отсутствии лечения тромбофлебита возможно появление серьезных осложнений, вплоть до летального исхода.
Наиболее часто заболевание поражает нижние конечности. Патология может быть диагностирована на фоне варикозной болезни.
Тромбофлебит: классификация
Различают несколько типов заболевания с учетом происхождения патологии, локализации, масштаба поражения вен и других факторов:
| В зависимости от области поражения диагностируется: |
|
| В зависимости от наличия патогенов различают: |
|
| В зависимости от размера тромба диагностируется: |
|
| По масштабу развития патологии у пациентов может быть выявлен: |
Важно учитывать, что вначале диагностируется развитие поверхностного тромбофлебита. При отсутствии терапии патология перерастает в тромбоз глубоких вен. |
Тромбофлебит и варикоз: основные различия
Варикоз предполагает повышение давления в ослабленных и истонченных венах. Тромбофлебит представляет собой воспалительный процесс, сопровождающийся тромбообразованием. В большинстве случаев он развивается в результате варикоза.
В обоих случаях наблюдается нарушение циркуляции крови. При этом следует учитывать, что при варикозе воспалительный процесс не развивается.
Причины и факторы риска развития патологии
Чаще всего тромбофлебит нижних конечностей развивается в форме осложнения. Провоцирующими факторами могут быть:
-
Механическое повреждение стенок сосудов. Травмирование может наблюдаться при сильном сдавливании конечности, неграмотном введении инъекций, продолжительных капельницах, хирургическом вмешательстве и т. д.
-
Нарушение кровообращения. Кровоток может замедляться на фоне длительного ношения гипса, гиподинамии, сердечной недостаточности.
-
Ухудшение оттока крови в результате венозной недостаточности. Патология чаще всего диагностируется во время беременности, а также при выявлении некоторых заболеваний внутренних органов.
-
Повышенная свертываемость крови. Изменения могут появляться на фоне гормонального лечения, при развитии инфекций.
Развитию тромбофлебита могут способствовать и другие причины, например, ожирение, аллергия, наличие венозных тромбоэмболических осложнений в анамнезе, аутоиммунные болезни и т. д.
Риск выявления патологии повышается у пациентов, которые:
-
имеют заболевания сердечно-сосудистой системы, а также флебологические проблемы;
-
относятся к категории лежачих;
-
имеют генетическую предрасположенность к нарушению гемостаза.
Какие признаки указывают на развитие тромбофлебита?
К наиболее распространенным симптомам относятся:
-
отечность пораженной конечности;
-
покраснение кожи;
-
изменение цвета пораженного сосуда;
-
появление болезненных уплотнений, которые ощущаются при пальпации;
-
сложность выполнения простых действий: поднятие конечности, вращение;
-
ощущение тяжести и распирания вен.
При прогрессировании патологии наблюдается ухудшение общего состояния пациента. Отмечается снижение подвижности, невозможность продолжительного хождения, слабость в конечностях и другие характерные симптомы. Сгибание стопы сопровождается напряженностью голени.
Чем опасно заболевание?
При тромбофлебите возможен отрыв тромба. Если вместе с кровотоком он попадает в легочную артерию, диагностируется тромбоэмболия, что может стать причиной летального исхода.
При несвоевременном назначении терапии возрастает риск развития флеболита. Патология характеризуется заполнением просвета вены соединительной тканью. Это, в свою очередь, приводит к нарушению кровоснабжения и оттока лимфы.
Особенности диагностики тромбофлебита
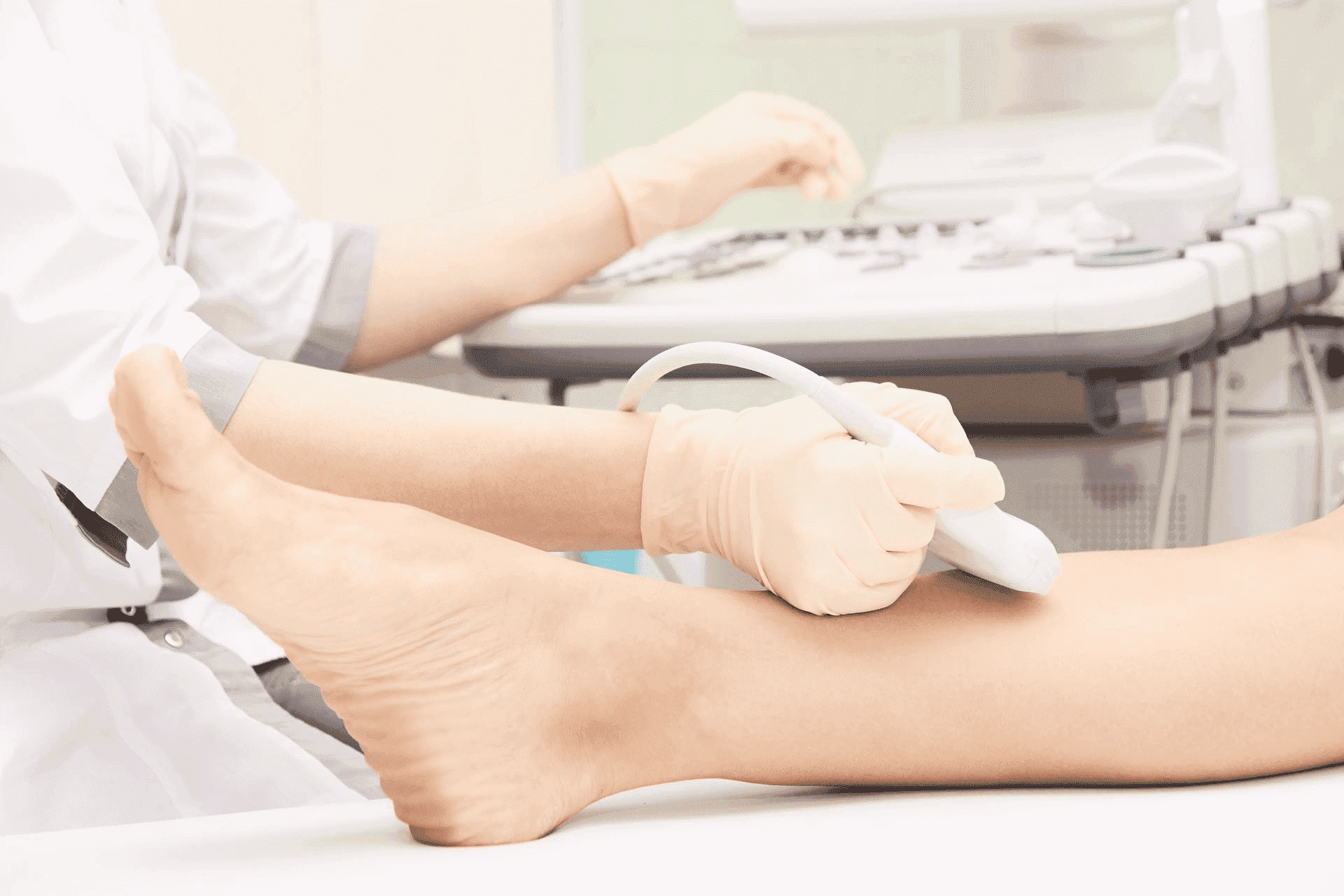
Чтобы поставить точный диагноз, доктор назначает:
-
УЗИ и допплерографию. В процессе исследования определяется кровоток поверхностных и глубоких вен, выявляются области сужения просвета сосудов.
-
Компьютерная томография. Область перехода бедренной вены в подвздошную, как правило, плохо видна на УЗИ. При К. Т. с контрастированием визуализация значительно улучшается.
-
Анализ D-димера. Его необходимо проводить после УЗИ.
-
Исследование крови. Основанием для подтверждения диагноза являются повышенные показатели коагулограммы. Наличие C-реактивного белка свидетельствует о воспалительном процессе. Также отмечается повышение лейкоцитов и СОЭ.
В зависимости от клинической картины, в процессе диагностики могут назначены и другие исследования по усмотрению врача.
Особенности лечения тромбофлебита
Терапия при такой патологии направлена на купирование воспалительного процесса, рассасывание тромба и разжижение крови.
| Медикаментозное лечение | Пациенту могут быть назначены: — антикоагулянты для нормализации свертывания крови. При обострении заболевания они вводятся в форме инъекций; — антибактериальные препараты; — ангиопротекторы, позволяющие улучшить венозный тонус; — антикоагулянты; — обезболивающие препараты для купирования болевого синдрома. |
| Компрессионная терапия | Специальные бандажи, эластичные чулки и рукава помогают улучшить кровоток и предотвратить тромбообразование. Кроме того, грамотно подобранные компрессионные приспособления позволяют снизить болевые ощущения. |
| Физиотерапевтическое лечение | После купирования острого воспалительного процесса пациенту может быть назначена магнитотерапия, УФ-терапия, дарсонвализация и другие процедуры. В результате улучшается кровообращение и восстанавливаются венозные стенки. |
| Хирургическое лечение | Оперативное вмешательство показано при увеличении тромба и повышении вероятности перекрытия сосудистого просвета. В зависимости от сложности ситуации, проводится: -кроссэктомия. При такой операции доступ к вене осуществляется через пах, доктор делает разрез в бедренной зоне; -тромбэктомия. При таком вмешательстве тромб удаляется через один разрез; -инвагинационный стриппинг. Хирургическое вмешательство проводится при помощи зонда; -стентирование. Проводится механическое расширение вены путем установки специального оборудования. |
Профилактика развития тромбофлебита и медицинские рекомендации
Для снижения риска повторного развития заболевания после проведенного лечения необходимо:
-
придерживаться принципов правильного питания;
-
отказаться от вредных привычек;
-
носить удобную обувь.
Запрещается:
-
носить обувь на высоком каблуке. Допустимый размер — 3 сантиметра;
-
делать интенсивный массаж конечностей;
-
поднимать тяжелые предметы;
-
посещать баню и сауну;
-
находиться под прямыми лучами солнца;
-
носить гольфы и носки с тугой резинкой.
По согласованию с лечащим врачом рекомендуется отказаться от гормональной терапии. Если женщина использует КОК, следует рассмотреть другие методы контрацепции.
Пациентам, которые входят в группу риска, необходимо регулярно посещать флеболога и проходить УЗИ сосудов конечностей. На основании результатов исследования доктор подберет укрепляющую терапию. Чтобы избежать рецидива, рекомендуется вести здоровый образ жизни и больше гулять. При наличии ожирения стоит стабилизировать вес.
Если вы заметили у себя тревожные симптомы, не следует откладывать визит к доктору. Для вашего удобства клиника лазерной хирургии «Варикоза нет” работает ежедневно. Вы можете выбрать подходящую дату для посещения врача. Записаться на прием можно, позвонив по указанному на сайте телефону.
